De zorg worstelt met het uitwisselen van gegevens doordat weinig burgers daar expliciet toestemming voor hebben gegeven. Een mogelijke oplossing is het instellen van een opt-out toestemming voor het delen van patiëntgegevens tussen zorgverleners. Wat zijn de mogelijke voor- en nadelen van zo’n systeem?
In het kort
- Haperende gegevensuitwisseling in de zorg leidt tot inefficiëntie en hogere administratieve lasten.
- Veel Nederlanders gaan er vanuit dat hun gegevens al uitgewisseld worden en hebben er desgevraagd geen bezwaar tegen.
- Een opt-out-systeem verlaagt administratieve lasten voor gegevensuitwisseling, en verhoogt zo de kwaliteit van zorg.
Om een goede kwaliteit van zorg te kunnen bieden, is het uitwisselen van patiëntgegevens tussen zorgverleners vaak een belangrijke voorwaarde. Veel patiënten gaan er daarbij ten onrechte van uit dat gegevens altijd tussen hun behandelaars gedeeld worden, terwijl er bij artsen juist een handelingsverlegenheid bestaat om gegevens te delen zonder de uitdrukkelijke toestemming van de patiënt (Patiëntenfederatie, 2021; Levi, 2022).
Voor zorgverleners draagt het achterhalen en overtypen van gegevens bij aan de administratieve lasten, die in toenemende mate als belemmerend worden ervaren – en die naar schatting vijftien tot twintig procent van de Nederlandse zorguitgaven bedragen (Hagenaars et al., 2022).
In het kort
Delen van deze tekst zijn door de auteur eerder gepresenteerd in de Eerste Kamer tijdens de vergadering van de commissie voor Volksgezondheid, Welzijn en Sport (VWS) op 12 oktober 2021
Tegelijk geeft ruim een op de vier patiënten aan afstemmingsproblemen te ervaren tussen eerste- en tweedelijnszorg, onder meer omdat er belangrijke gegevens ontbreken (VZinfo, 2016). Dit kan leiden tot een onnodig dubbel medisch onderzoek of het ontbreken van belangrijke informatie bij spoedsituaties. Of, zoals een ondervraagde patiënt het verwoordde: “Lig je op de eerste harthulp moet je hortend en stotend uitleggen over een aangeboren hartafwijking” (Patiëntenfederatie, 2021).
In dit artikel wordt er dieper ingegaan op het verlenen van toestemming door de patiënt. De aanbeveling is om nog eens te discussiëren over hóé de toestemming van de patiënt tot stand kan komen. Daarbij is niet enkel de juridische dimensie van belang, maar dient ook het gedrag en ‘doenvermogen’ van burgers en patiënten in acht te worden genomen. De belangrijkste keuze die voorligt is of we liever een opt-in–systeem zien of een opt-out– systeem. Aan de hand van gedragseconomisch onderzoek worden in dit artikel de voor- en nadelen van beide systemen beschreven. Opt-out–toestemming moet serieus overwogen en op zijn minst nader worden onderzocht.
Botsende wetten bij gegevensuitwisseling
Nadat in 2011 de Eerste Kamer het wetsvoorstel verwierp voor een landelijk elektronisch patiëntendossier, is het wetsvoorstel elektronische gegevensuitwisseling in de zorg (Wegiz) een nieuwe poging tot een meer publieke regie bij het uitwisselen van patiëntgegevens (Eerste Kamer, 2021). De Wegiz heeft als doel om de gegevensuitwisseling in de zorg te standaardiseren en te stroomlijnen. Zorgverleners kunnen met de Wegiz worden verplicht om gegevens digitaal uit te wisselen, en er kunnen eisen worden gesteld aan de taal en techniek hiervan. Zo stimuleert de wet het aanleggen van ‘snelwegen’ die het einde moeten inluiden van de fax of de dvd in de zorg (Rijksoverheid, 2021).
De nieuwe wet vertelt echter niet welke gegevens er tussen artsen moeten worden uitgewisseld, en ook niet wie daar toestemming voor moet geven. Daar gaan weliswaar andere wetten over, maar die spreken elkaar in de praktijk soms tegen. Het betreft de Wet op de geneeskundige behandelingsovereenkomst (Wgbo) die het medisch beroepsgeheim regelt, en de Wet aanvullende bepalingen verwerking persoonsgegevens in de zorg (Wabvpz), die gaat over de elektronische gegevensuitwisseling.
Volgens de Wgbo hoeft een patiënt geen losse toestemming te geven voor het delen van medische gegevens als zijn arts een arts buiten de eigen instelling rechtstreeks betrekt bij de uitvoering van de behandelingsovereenkomst. Een zorgverlener mag dan de toestemming veronderstellen. Voorwaarde is dat de ontvangende arts de gegevens nodig heeft om het werk uit te voeren. In een doorverwijsbrief mogen bijvoorbeeld relevante medische gegevens staan (Ploem, 2022).
De Wabvpz daarentegen vereist uitdrukkelijke toestemming van de patiënt voor een aanzienlijk deel van gegevensuitwisseling, zodra die elektronisch verloopt (Rijksoverheid, 2020). Mede hierom blijkt de toestemming van de patiënt, of de onduidelijkheid hierover, in de praktijk een knelpunt te zijn bij het informeren van een zorgverlener buiten de eigen instelling. Met name als het aankomt op elektronische gegevensuitwisseling.
Over het knelpunt van patiënttoestemming bij het digitaal informeren van zorgverleners buiten de eigen instelling ging een deskundigenbijeenkomst in de Eerste Kamer (2021). Deskundigen en Kamerleden vroegen zich daar af of een vereiste van uitdrukkelijke toestemming (opt-in) de noodzakelijke gegevensuitwisseling niet in de weg staat en wel aansluit bij wat patiënten willen. Is een opt-in-systeem niet een ‘file op de nieuwe snelwegen’ van de Wegiz?
Gegevensuitwisseling nog niet optimaal
De knelpunten die ontstaan als gevolg van de wetgeving zijn relevant als het aankomt op het uitwisselen van gegevens via een zogenaamd elektronisch uitwisselingsysteem. Dat is een zeer gangbaar systeem waarmee zorgverleners van verschillende instanties op elektronische wijze (gedeelten van) dossiers voor andere zorgaanbieders raadpleegbaar kunnen maken (zoals het Landelijk Schakelpunt). Deze gegevens worden klaargezet voor toekomstige situaties, zodat andere zorgverleners ze kunnen inzien – maar pas zodra die een behandelrelatie krijgen met de patiënt. De arts die de gegevens beschikbaar heeft gesteld, hoeft op dat moment niets meer te versturen, omdat de gegevens al klaarstaan (Kuipers, 2022).
Een zorgverlener mag gegevens echter niet klaarzetten zonder expliciete toestemming van de patiënt. Zelfs als toestemming verondersteld mag worden – omdat een ontvangende arts medebehandelaar is – moet er alsnog toestemming worden gevraagd om de gegevens te delen via een uitwisselingssysteem (Eerste Kamer, 2021). Zo ontstaan er situaties waarin volgens de Wgbo dus toestemming van de patiënt verondersteld mag worden, maar de Wabvpz de elektronische gegevensuitwisseling verbiedt zonder expliciete toestemming.
Een belangrijk hiaat zit in het feit dat er maar ongeveer één miljoen Nederlanders hun toestemming voor gegensuitwisseling kenbaar hebben gemaakt (het Landelijk Schakelpunt heeft ongeveer vijftig procent dekking, maar was lange tijd vooral gericht op waarneming) (Kuipers, 2022). Dus de professionele samenvatting van het medisch dossier bij de huisarts is op de spoedeisende hulp en de huisartsenpost voor een groot deel van de patiënten niet inzichtelijk. Als informatie op dat moment toch noodzakelijk blijkt, moet het ter plekke op een andere manier verzameld worden, bijvoorbeeld door ’s avonds de huisarts te bellen.
Standaardoptie heeft invloed
Vanwege het huidige informatieprobleem is er opgeroepen om te sleutelen aan de toestemmingsvereiste (Ploem, 2022), onder andere door een opt-out-systeem van toestemming te overwegen, in plaats van het huidige opt-in-systeem (Eerste Kamer, 2021; Van den Hil en Tielen, 2022). Bij opt-in zijn gegevens niet beschikbaar, totdat de patiënt daar expliciet toestemming voor geeft. Bij opt-out-toestemming is het uitgangspunt dat medische gegevens – met de juiste grondslag – tussen de zorgverleners gedeeld mogen worden, tenzij een patiënt hier bezwaar tegen heeft. In Estland en Denemarken is het op deze manier georganiseerd, en is toestemming de default (Nøhr et al., 2017). Uit gedragseconomisch onderzoek is bekend dat een neutrale vraag in feite niet bestaat, en dat het uitgangspunt ‘opt-in of opt-out’ wezenlijk is voor de keuze die mensen maken. Zo laten mensen zich eerder vaccineren als er al een vaccin voor hen klaarligt (Dai et al., 2021), en geven meer mensen toestemming voor orgaandonatie als dit het uitganspunt is (CBS, 2021). Uit een meta-analyse blijkt dat zodra de default verandert, de kans dat die optie wordt gekozen toeneemt met 0,63 à 0,68 standaarddeviatie (Jachimowicz et al., 2019). De standaardoptie heeft minder invloed op mensen met een ex ante sterke mening over het onderwerp (De Ridder et al., 2022). Er zijn uit gedragswetenschappelijk onderzoek enkele redenen bekend waarom mensen geneigd zijn een standaardoptie te volgen (Dinner et al., 2011; McKenzie et al., 2006). Allereerst wordt de standaardoptie gezien als aanbevolen keuze. Ten tweede vergt het volgen van de standaardoptie minder (mentale) inspanning. Tot slot vormt de standaardoptie een referentiepunt: de voordelen van de standaardoptie worden het uitgangspunt van de afweging.
Begrensde rationaliteit in praktijk
Met deze gedragseconomische kennis in gedachten kan er nog eens kritisch worden gekeken naar de manier waarop een patiënt toestemming dient te geven voor het uitwisselen van zijn medische gegevens.
Er ligt namelijk een normatieve aanname ten grondslag aan de opt-in-regel: de patiënt zal een rationele keuze maken over het beschikbaar stellen van gegevens na een rustige uitleg van zijn zorgverlener. Echter, wanneer een patiënt toestemming geeft voor het delen van zorggegevens, zal dat vaker niet dan wel gebaseerd zijn op een volledig geïnformeerde, stabiele calculatie van kosten en baten (wanneer heeft u immers voor het laatst een cookiebeleid gelezen voordat u ermee akkoord ging?).
De aanname van een volledig geïnformeerde, beredeneerde keuze loslaten richting een meer realistisch perspectief op keuzegedrag heeft gevolgen voor de afweging tussen een van de twee systemen: de opt-in- of de opt-out-toestemming. Uit wetenschappelijk onderzoek weten we dat privacy-afwegingen afwijken van rationaliteit, doordat het ten eerste voor mensen onzeker is wat de keuze-opties precies betekenen voor hun privacy, en ten tweede de privacyvoorkeuren van eenzelfde persoon behoorlijk kunnen verschillen per situatie (Acquisti et al., 2015).
Mensen weten vaak niet goed wat het hun precies oplevert om medische gegevens te delen, en welke gegevens er eigenlijk allemaal bekend zijn (Patiëntenfederatie, 2021). Dat moet mensen vanzelfsprekend verteld worden, maar een patiënt wordt naast zijn ziekte of klachten al geconfronteerd met aanzienlijke bureaucratie als hij in aanraking komt met het zorgsysteem (Rijksoverheid, 2018). Niet iedereen kan daar even goed in navigeren, vooral niet wanneer mentale lasten zich opstapelen (WRR, 2017). Daarom zou in een Nederlandse context opt-out-toestemming overwogen kunnen worden. Enkele op onderzoek gebaseerde verwachtingen zijn te vinden in tabel 1.

Doenvermogen en opt-out
Tussen 2017 en nu zijn er een aantal rapporten verschenen over door burgers ervaren knelpunten bij toegang tot de zorg, regeldruk in de zorg, maar ook de menselijke maat in het contact met publieke instellingen in het algemeen (Nationale Ombudsman, 2018). De WRR (2017) gebruikt gedragswetenschappelijk onderzoek om te concluderen dat men niet altijd kan overzien welke acties er vereist zijn, met name in stressvolle situaties zoals ziekte. De standaardoptie zo inrichten dat de meeste mensen het beste worden geholpen als ze géén actie ondernemen, heeft volgens de WRR (2017) dan de voorkeur. In het rapport Klem tussen balie en beleid, wordt er nogmaals geadviseerd om voorgenomen beleid te toetsen op doenvermogen (Bosman, 2021).
Het is aan de wetgever om de voor- en nadelen van de standaardoptie bij gegevensuitwisseling af te wegen, op juridische, technische, maar ook gedragseconomische gronden. Dat laatste zou explicieter mogen dan nu het geval is. Het zou in dit kader ook onderzocht kunnen worden of er toestemmingsvarianten in het middengebied tussen opt-in en opt-out gebruikt kunnen worden. Bijvoorbeeld een opt-out-systeem voor spoedsituaties, maar een opt-in-systeem voor de overige digitale gegevensuitwisseling. Een alternatief is mensen explicieter uit te nodigen om hun keuze kenbaar te maken.
Ondervraagden positief over opt-out
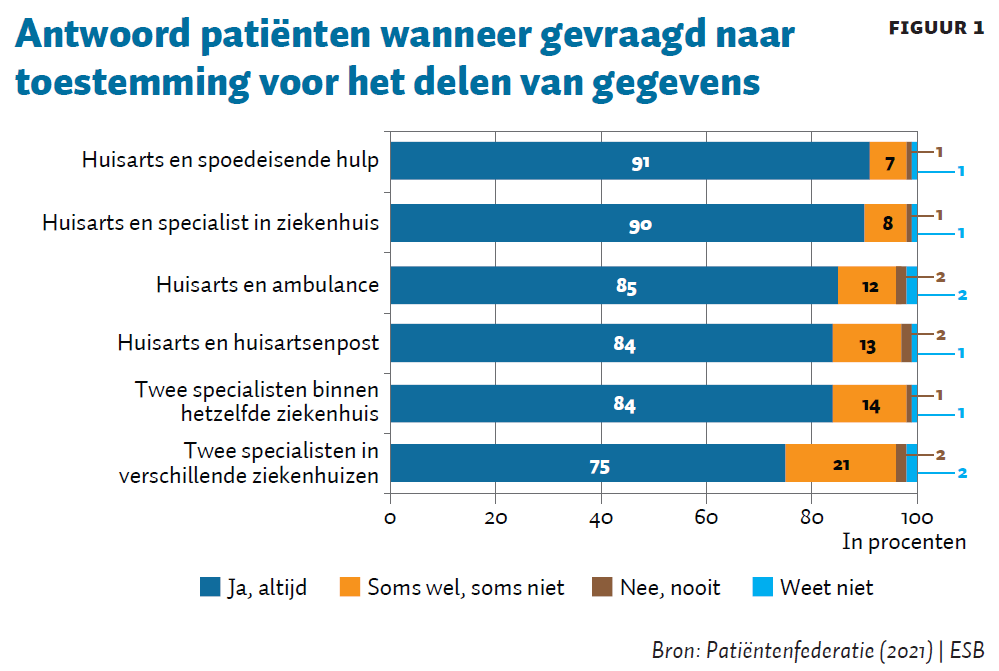
Een belangrijke vraag is welke manier van toestemming het beste aansluit bij de voorkeuren, capaciteiten en het keuzegedrag van de patiënt. Ondervraagde Noord-Europeanen geven de voorkeur aan opt-out-toestemming voor gegevensuitwisseling in de zorg, waarbij ze wel graag geïnformeerd worden zodra hun data worden uitgewisseld (Viberg Johansson et al., 2021). Panelonderzoek van de Patiëntenfederatie laat aansluitend zien dat de meerderheid van de ondervraagde patiënten denkt dat gegevens al worden uitgewisseld, en vaak toestemming geeft als hierom wordt gevraagd (figuur 1). Aan draagvlak voor een opt-out-systeem lijkt dus vooralsnog geen gebrek.
De resultaten van deze onderzoeken komen overeen met praktijkkeuzes op de huisartsenpost en spoedeisende hulp, waarbij er vanwege corona tijdelijk een opt-out-systeem geldt. Dat betekent dat de professionele samenvatting van het dossier bij de huisarts inzichtelijk is via het Landelijk Schakelpunt, tenzij een patiënt hier bezwaar tegen heeft. Slechts een fractie van de patiënten trekt die toestemming in (Eerste Kamer, 2021).
Om te voorspellen wat de praktijkgevolgen van een opt-out systeem zullen zijn, zal dit uitgebreider onder burgers onderzocht moeten worden in het licht van zaken als inzage, beveiliging en second opinion. Het is ook voorstelbaar dat het beschikbaar stellen van basisinformatie in spoedsituaties op meer draagvlak kan rekenen dan opt-out-toestemming voor het delen van bijvoorbeeld een mentale ziektegeschiedenis.
Conclusie
Zorgvuldige gegevensuitwisseling met de juiste grondslagen draagt bij aan betere kwaliteit van zorg. Er is een hoge administratiedruk in de zorg voor patiënten en artsen, en het verlenen en verkrijgen van toestemming met een opt-in-regeling draagt daaraan bij, want een aanzienlijk deel van Nederland heeft de keuze voor wel of geen toestemming voor gegevensuitwisseling via een elektronisch uitwisselingsysteem niet doorgegeven.
In de praktijk is de aanname dat expliciete toestemming een stabiele en goed geïnformeerde voorkeur weerspiegelt niet realistisch. Privacyvoorkeuren zijn onzeker, contextgebonden, en navigeren in het zorgsysteem is lastig.
Een neutrale manier van het verkrijgen van toestemming bestaat niet en de wet kan het best zo ingericht worden dat de meeste mensen het beste worden geholpen als zij niets doen. Een opt-out-regeling, waarbij er met de juiste grondslagen toestemming is voor het klaarzetten van gegevens voor uitwisseling tussen zorgverleners is makkelijker voor de arts en de patiënt en laat de keuzevrijheid in stand. Patiënten die zich uitstekend kunnen redden in de zorg, blijven vrij om hun keuze beredeneerd te maken, de rest wordt geholpen door de wet.
Als we ons baseren op gedragswetenschappelijk onderzoek, dan zal er met een opt-out-regeling naar verwachting ook vaker voor toestemming worden gekozen. De opt-out regeling zou dus nader onderzocht kunnen worden om de door de Wegiz voorgestelde stroomlijning van gegevensuitwisseling ook te realiseren.
Het onderliggende onderzoek is uitgevoerd terwijl de auteur werkzaam was bij het Rijksinstituut voor Volksgezondheid en Milieu (RIVM).

Literatuur
Acquisti, A., L. Brandimarte en G. Loewenstein (2015) Privacy and human behavior in the age of information. Science, 347(6221), 509–514.
Bosman, A. (2021) Klem tussen balie en beleid. Eindrapport Tijdelijke commissie Uitvoeringsorganisaties, 25 februari. Te vinden op www.tweedekamer.nl.
CBS (2021) 3,7 miljoen meer actieve registraties in Donorregister sinds 2020. CBS Nieuws, 5 oktober.
Dai, H., S. Saccardo, M.A. Han et al. (2021) Behavioural nudges increase COVID-19 vaccinations. Nature, 597(7876), 404–409.
Dinner, I., E.J. Johnson, D.G. Goldstein en K. Liu (2011) Partitioning default effects: Why people choose not to choose. Journal of Experimental Psychology: Applied, 17(4), 332.
Eerste Kamer (2021) Verslag van een deskundigenbijeenkomst. Vaste commissie voor Volksgezondheid, Welzijn en Sport (VWS). Kamerstuk 31765-J.
Hagenaars, L., R. van den Ouweland en P. Jeurissen (2022) Inzicht in administratieve kosten cruciaal voor passend zorgbeleid. ESB, 107(4811), 330–333.
Hil, M. van den, en M. Tielen (2022) Motie van de leden Van den Hil en Tielen. Kamerstuk 35824, nr. 42.
Jachimowicz, J.M., S. Duncan, E.U. Weber en E.J. Johnson (2019) When and why defaults influence decisions: A meta-analysis of default effects. Behavioural Public Policy, 3(2), 159–186.
Kuipers, E. (2022) Herijking Grondslagen voor gegevensuitwisseling in de zorg. Kamerbrief 3353549-1027001-DICIO.
Levi, M. (2022) Wanneer kwaliteitsverbetering botst met privacyregels. Nederlands Tijdschrift voor Geneeskunde, 6, 9–10.
McKenzie, C.R.M., M.J. Liersch en S.R. Finkelstein (2006) Recommendations implicit in policy defaults. Psychological Science, 17(5), 414–420.
Nationale Ombudsman (2018) Zorgen voor burgers: Onderzoek naar knelpunten bij de toegang tot zorg. Nationale Ombudsman, Rapport 2018/030.
Nøhr, C., L. Parv, P. Kink et al. (2017) Nationwide citizen access to their health data: Analysing and comparing experiences in Denmark, Estonia and Australia. BMC Health Services Research, 17(1), 534.
Patiëntenfederatie (2021) Patiëntenmonitor: Uitwisselen medische gegevens. Patiëntenfederatie, november.
Ploem, M.C. (2022) Laat de huidige wetgeving voldoende ruimte voor gegevensuitwisseling in de zorg? Tijdschrift voor Gezondheidsrecht, 2022(3). Te lezen op bjutijdschriften.nl.
Ridder, D. de, F. Kroese en L. van Gestel (2022) Nudgeability: Mapping conditions of susceptibility to nudge influence. Perspectives on Psychological Science, 17(2), 346–359.
Rijksoverheid (2018) Actieplan (Ont)regel de zorg. Ministerie van Volksgezondheid, Welzijn en Sport, mei.
Rijksoverheid (2020) Wet aanvullende bepalingen verwerking persoonsgegevens in de zorg: Juridishe factsheet. Ministerie van Volksgezondheid, Welzijn en Sport, juli.
Rijksoverheid (2021) Gegevensuitwisseling in de zorg. Te vinden op www.gegevensuitwisselingindezorg.nl.
Viberg Johansson, J., H.B. Bentzen, N. Shah et al. (2021) Preferences of the public for sharing health data: Discrete choice experiment. JMIR Medical Informatics, 9(7), e29614.
VZinfo (2016) Prestatie-indicatoren voor gezondheidszorg. Te vinden op vzinfo.nl.
WRR (2017) Weten is nog geen doen: Een realistisch perspectief op redzaamheid. WRR Rapport, 97.
Auteur
Categorieën