Zorgaanbieders claimen dat er sprake is van een te strikt mededingingstoezicht bij samenwerking. Klopt deze perceptie? Dit onderzoeken we met een analyse van de meest recente publicaties van de Autoriteit Consument en Markt (ACM).
In het kort
– Zorgaanbieders ervaren de mededingingsregels als onnodig beperkend bij het aangaan van samenwerkingsverbanden.
– Informele zienswijzen en andere verduidelijkingen van de ACM laten echter zien dat er veel ruimte bestaat voor samenwerking.
– Een minder strikte handhaving van het kartelverbod in de gezondheidszorg lijkt dan ook niet nodig.
Om de Nederlandse gezondheidszorg te verbeteren en toekomstbestendig te maken, zijn verschillende partijen in de zorg het initiatief ‘De juiste zorg op de juiste plek’ gestart (JZOJP, 2018). Dit initiatief, dat wordt ondersteund door het Ministerie van VWS, streeft ernaar om (duurdere) zorg te voorkomen, om zorg te verplaatsen (dichter bij mensen thuis) en om zorg te vervangen (door bijvoorbeeld eHealth-toepassingen). Deze ambitie vereist dat er onderlinge afspraken worden gemaakt over wie, welk type zorg, op welke plaats gaat aanbieden.
Dit voorbeeld van beleid, gericht op onderlinge samenwerking, roept bij veel van de betrokken partijen de vraag op in hoeverre zij binnen de Mededingingswet wel of niet met elkaar mogen samenwerken (Tweede Kamer, 2019). Het is daarom niet voor niets dat de Autoriteit Consument & Markt (ACM) probeert om via een nieuwe beleidsregel “onnodige vrees voor de mededingingsregels” weg te nemen (ACM, 2019a).
De wijdverbreide perceptie onder zorgaanbieders is dat het kartelverbod onderlinge samenwerking – en daarmee de gewenste vernieuwing – onnodig in de weg staat. Zo pleitte de Landelijke Huisartsen Vereniging in 2015 ervoor om de gehele zorgsector, en de huisartsen in het bijzonder, buiten de reikwijdte van de in hun ogen te knellende Mededingingswet te plaatsen. En recent stelde de brancheorganisatie van ziekenhuizen dat het kartelverbod voor de zorg tijdelijk zou moeten worden opgeschort, omdat het de samenwerking tussen zorgpartijen in een gemeente of regio hindert (FD, 2019).
Dezelfde opvatting komt naar voren uit een recente enquête onder 344 zorgbestuurders: 69 procent van hen meldt belemmeringen te ervaren bij het aangaan van samenwerkingsverbanden. In dit nog niet gepubliceerde onderzoek, dat de Erasmus School of Health Policy & Management in februari 2019 in samenwerking met de Nederlandse Vereniging van Bestuurders in de Zorg (NVZD) heeft uitgevoerd, worden wet- en regelgeving (71 procent) en het markttoezicht door de ACM (53 procent) als de belangrijkste onderliggende redenen genoemd.
In dit artikel laten we door middel van een analyse van officiële ACM-publicaties zien dat de toepassing van de Mededingingswet de afgelopen jaren juist veel ruimte heeft geboden voor samenwerking tussen zorgaanbieders. Bij de zorginkoop geldt voor zorgverzekeraars een strengere toepassing, wat ook ten gunste komt aan de zorgaanbieders.

Toepassing van de Mededingingswet
In Nederland wordt bij de organisatie van gezondheidszorg gebruikgemaakt van marktprikkels, net als in verschillende andere landen (Siciliani et al., 2017). Om met marktwerking in de zorg het gewenste effect te kunnen bereiken – namelijk betere zorg tegen de juiste prijs – is het voor patiënten en premiebetalers onder andere essentieel dat de concurrentie via handhaving van de mededingingsregels adequaat wordt beschermd (Loozen et al., 2016; Varkevisser, 2019). De empirie laat namelijk duidelijk zien dat ook in de gezondheidszorg te sterke machtsposities de publieke belangen, te weten kwaliteit, toegankelijkheid en betaalbaarheid, niet ten goede komen (Gaynor, 2006; Gaynor et al., 2017).
Hoewel samenwerking en concurrentie zonder meer op gespannen voet met elkaar kunnen staan, sluiten ze elkaar zeker niet uit (NMa, 2010). Er bestaat binnen de huidige toepassing van de Mededingingswet wel degelijk aanzienlijke ruimte voor samenwerking. Ondanks de vele samenwerkingsverbanden in de zorg is het aantal boetebesluiten inzake (vermeende) overtredingen van het kartelverbod – zoals afspraken over prijzen (psychologen en psychotherapeuten, 2004), marktverdeling (thuiszorg, 2008) en vestigingsbeleid (huisartsen, 2011) – dan ook zeer beperkt. Bovendien werd de tot op heden laatste boete bijna acht jaar geleden opgelegd, en hebben de boetes grotendeels geen stand gehouden bij de rechter.
Ook uit de leidraden en informele zienswijzen van de ACM blijkt dat er veel samenwerkingsverbanden mogelijk zijn. We gaan, zonder daarbij volledig te kunnen zijn, in op de meest recent verschenen ACM-publicaties over samenwerking in de zorg (figuur 1). De handvatten die hiermee worden geboden, hebben betrekking op verschillende zorgsectoren.
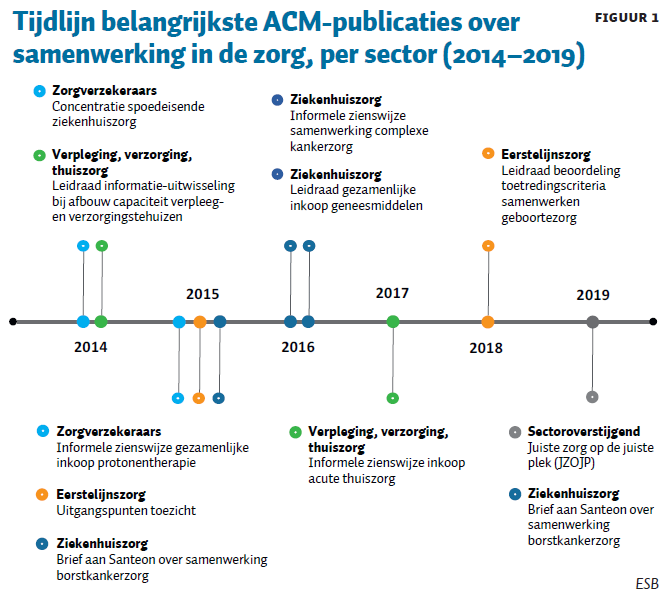
Ziekenhuiszorg
Het eerste voorbeeld bij ziekenhuiszorg betreft samenwerking tussen ziekenhuizen die verspreid liggen over Nederland, en dus geen directe concurrenten van elkaar zijn. Dit was het geval bij de zes oorspronkelijke Santeon-ziekenhuizen die, om kwaliteitsverbetering bij borstkankerzorg te kunnen realiseren, gezamenlijk optrekken tegen de inkopende zorgverzekeraars. Deze samenwerking werd vier jaar geleden door de ACM (2015a) positief beoordeeld. Begin 2019 heeft de ACM echter laten weten wel risico’s te zien, omdat er meer ziekenhuizen zijn gaan deelnemen en er op meer onderwerpen wordt samengewerkt. In reactie hierop heeft de Santeon-groep duidelijk gemaakt dat zorgverzekeraars individueel met de deelnemende ziekenhuizen kunnen blijven onderhandelen, waarmee de gesignaleerde mededingingsrisico’s in de ogen van de toezichthouder zijn weggenomen (ACM, 2019b).
Het tweede voorbeeld betreft een informele zienswijze op het voornemen van drie ziekenhuizen in de regio Utrecht om intensief samen te werken en operaties te concentreren voor maag-, slokdarm-, lever- en alvleesklierkanker. De ACM (2016a) heeft informeel ingestemd met het voorstel van deze ziekenhuizen, te meer omdat de voordelen voor de patiënt voldoende waren onderbouwd, en niet werden tenietgedaan door de mogelijk nadelige effecten zoals verminderde keuze. Een belangrijk onderdeel voor de informele goedkeuring was ook de positieve houding van patiëntenraden en zorgverzekeraars tegenover het voorstel. Zorgverzekeraars speelden in dit geval een belangrijke rol. De verdeling van de zorg werd op hun aanraden aangepast, omdat er op basis van wetenschappelijke inzichten een combinatie van maag- en slokdarmoperaties op één locatie wenselijker was.
Het derde voorbeeld betreft de gezamenlijke inkoop van geneesmiddelen door ziekenhuizen en/of zorgverzekeraars (ACM, 2016b). Dit is zonder meer toegestaan, mits aan een aantal voorwaarden wordt voldaan. Zo mogen de kosten van de gezamenlijke ingekochte medicijnen slechts een beperkt deel zijn van de totale kosten, moet toetreding tot de inkoopcombinatie worden toegestaan, en moet het mogelijk blijven om de inkoopcombinatie weer te verlaten.
Eerstelijnszorg
Binnen de eerstelijnszorg is de meeste aandacht van de ACM tot op heden uitgegaan naar de huisartsen. In reactie op de met name door de huisartsen veroorzaakte (politieke) onrust kwam de ACM (2015b) ten aanzien van de eerstelijnszorg tot een herijking van het mededingingstoezicht. Kort samengevat, onderlinge samenwerking wordt akkoord bevonden zolang zorgaanbieders, patiënten en zorgverzekeraars er gezamenlijk mee instemmen. Wel geldt dat, wanneer er signalen zijn dat de samenwerking schadelijk uitpakt, de ACM bijstelling van de samenwerking kan verlangen.
Ook ten aanzien van de (verticale) samenwerking bij geboortezorg heeft de ACM (2018) geen nee verkocht. Hierbij is wel aangegeven dat samenwerkende partijen geen onnodige drempels mogen opwerpen. Aansluiting bij bepaalde samenwerkingsverbanden is voor geboortezorgaanbieders namelijk belangrijk om hun werk goed te kunnen blijven doen. Zo moet er sprake zijn van een transparante toetredingsprocedure en een onafhankelijke beroepsmogelijkheid.
In het verlengde hiervan heeft de ACM (2017a), in reactie op signalen dat verloskundigen met elkaar zouden willen afstemmen om, uit onvrede over de tarieven, met een bepaalde zorgverzekeraar geen contract af te sluiten, expliciet gewaarschuwd dat een dergelijke collectieve boycot wel in strijd is met de regels van de Mededingingswet.
Verpleging, verzorging en thuiszorg
Voor het afbouwen van de overcapaciteit die is ontstaan doordat ouderen langer ‘thuis’ blijven wonen, is gezamenlijk overleg tussen verpleeg- en verzorgingshuizen vereist. De leidraad van de ACM (2014a) maakt duidelijk wat hierbij wel en niet is toegestaan, waarbij er drie fasen onderscheiden worden. In de eerste fase mogen concurrerende zorgaanbieders met elkaar, met het zorgkantoor en/of met de gemeente bepaalde informatie uitwisselen, bijvoorbeeld over zorginhoudelijke ontwikkelingen en de regionale behoeften. In de tweede fase stellen zorgkantoren en/of gemeenten (de inkopers) op basis van de informatie uit fase 1 vervolgens zelf het wenselijke transitiescenario vast en vindt toewijzing van capaciteit aan de zorgaanbieders plaats. Overleg met en tussen de zorgaanbieders is dan niet toegestaan. In de derde fase vindt ten slotte de daadwerkelijke capaciteitsafbouw en herschikking plaats. De betreffende zorgaanbieders mogen dan (weer) met elkaar overleggen.
In 2017 heeft de ACM een informele zienswijze uitgebracht over een samenwerking op het gebied van acute thuiszorg, waarbij één landelijke zorginstelling deze zorgvorm bij regionale aanbieders gaat inkopen om de zorg vervolgens gebundeld weer te verkopen aan de zorgverzekeraars. Ten aanzien van deze samenwerking heeft de ACM (2017b) aangegeven dat de voordelen groter lijken te zijn dan de mogelijke risico’s voor de concurrentie. Ook hier is dus groen licht gegeven.
Zorgverzekeraars
De ACM (2014b) heeft zich negatief uitgesproken over de gezamenlijke plannen van zorgverzekeraars om complexe spoedeisende ziekenhuiszorg te concentreren in een beperkt aantal ziekenhuizen per regio: “ACM waarschuwt zorgverzekeraars dat uitvoering van de opgestelde plannen mogelijk in strijd is met de Mededingingswet.” De belangrijkste reden voor deze waarschuwing was gelegen in het feit dat ten eerste het concentreren van spoedeisende zorg in veel gevallen ook gevolgen heeft voor de niet-spoedeisende zorg, en ten tweede de zorgverzekeraars bij afwezigheid van onafhankelijke en goed onderbouwde kwaliteitsstandaarden voor spoedeisende zorg (nog) niet in staat zijn om aan te tonen dat de concentratievoordelen de nadelen van minder keuzemogelijkheden overtreffen.
Een soortgelijke conclusie heeft de ACM (2015c) getrokken voor de door zorgverzekeraars beoogde gezamenlijke inkoop van protonentherapie. Zij waren voornemens om gezamenlijk op te trekken, en slechts één protonencentrum in Nederland te contracteren om bij het verwachte aantal patiënten optimaal gebruik te kunnen maken van schaalvoordelen. Ook hier concludeerde de ACM echter dat de nadelen van de mededingingsbeperking naar verwachting niet opwegen tegen de mogelijke voordelen.
Concluderend
Op basis van de geanalyseerde casuïstiek moet worden geconcludeerd dat er, anders dan zorgaanbieders veelal percipiëren, op het gebied van samenwerking in de zorg binnen de Mededingingswet veel mogelijk is. Op hoofdlijnen blijkt dat sowieso het geval te zijn wanneer (cumulatief) het nut en de noodzaak van de samenwerking duidelijk zijn, de voordelen ervan goed worden onderbouwd, er geen concurrentiegevoelige informatie over bijvoorbeeld prijzen wordt uitgewisseld en er geen uitsluiting plaatsvindt. Daarentegen wordt er, ten gunste van de zorgaanbieders, jegens de zorgverzekeraars juist een strengere houding aangenomen.
Uit eerder onderzoek is naar voren gekomen dat er vrijwel geen voorbeelden te vinden zijn van initiatieven gericht op betere zorg die niet tot stand zijn gekomen vanwege onduidelijkheid over de Mededingingswet (SEO, 2016).
Een versoepeling of zelfs een tijdelijke uitschakeling van het kartelverbod in de gezondheidszorg lijkt dan ook niet nodig om de, mede in het kader van het initiatief ‘De juiste zorg op de juiste plek’, gewenste herordening van het Nederlandse zorglandschap tot stand te brengen. Het is en blijft belangrijk om samenwerking in de zorg kritisch te beoordelen en erop toe te zien dat de voordelen de nadelen overtreffen (Varkevisser et al., 2019). Voorkomen moet immers worden dat straks “de juiste zorg wordt geleverd aan de juiste patiënt op het juiste moment, maar tegen de verkeerde prijs” (Baicker en Levy, 2013).
De beleidsregel van de ACM (2019a) over afspraken in het kader van de beweging ‘De juiste zorg op de juiste plek’, stelt in dat opzicht helaas niet helemaal gerust. Daarin geeft de mededingingsautoriteit namelijk haar ultieme machtsmiddel bij een overtreding van de mededingingsregels – dat wil zeggen, het opleggen van een boete – bij voorbaat uit handen, terwijl de bestaande handhavingspraktijk daartoe geen enkele aanleiding geeft.
Literatuur
ACM (2014a) Leidraad uitwisselen informatie afbouw capaciteit zorg. Brochure ACM, 12 december.
ACM (2014b) ACM wijst zorgverzekeraars op mededingingsrisico bij uitvoering gezamenlijke plannen spoedeisende zorg. Nieuwsbericht ACM, 16 juli.
ACM (2015a) Brief aan Santeon-ziekenhuizen over samenwerking bij borstkankerzorg. Brief ACM, 19 mei.
ACM (2015b) Uitgangspunten toezicht ACM op zorgaanbieders in de eerste lijn. Brochure ACM, 19 september.
ACM (2015c) Informele zienswijze gezamenlijk inkopen door zorgverzekeraars van protonentherapie. Brief ACM, 5 maart.
ACM (2016a) Informele zienswijze samenwerking complexe oncologie UMCU, St. Antonius Ziekenhuis en Meander Medisch Centrum. Document ACM, 25 augustus.
ACM (2016b) Leidraad gezamenlijke inkoop geneesmiddelen. Publicatie ACM, april.
ACM (2017a) Collectief weigeren van zorgcontracten eerste lijn legt rekening bij de patiënt. Nieuwsbericht ACM, 27 oktober.
ACM (2017b) Informele zienswijze over samenwerking zorgaanbieders bij acute thuiszorg. Brief ACM, 23 juni.
ACM (2018) Leidraad beoordeling toetredingscriteria samenwerken geboortezorg. Publicatie ACM, 29 mei.
ACM (2019a) ACM Beleidsregel over afspraken in het kader van de beweging ‘De juiste zorg op de juiste plek’. Publicatie ACM, 17 december.
ACM (2019b) Risico’s voor prijs en kwaliteit bij gezamenlijke onderhandelingen ziekenhuizen uit verschillende regio’s. Nieuwsbericht ACM, 25 juli.
Baicker, K. en H. Levy (2013) Coordination versus competition in health care reform. The New England Journal of Medicine, 369(9), 789–791.
FD (2019) Ziekenhuizen willen tijdelijke opschorting kartelverbod. Het Financieele Dagblad, 10 september.
Gaynor, M. (2006) Why don’t courts treat hospitals like tanks for liquefied gases? Some reflections on health care antitrust enforcement. Journal of Health Politics, Policy and Law, 31(3), 497–510.
Gaynor, M., F. Mostashari en P.B. Ginsburg (2017) Making health care markets work: competition policy for health care. The Journal of the American Medical Association, 317(13), 1313–1314.
JZOJP (2018) De juiste zorg op de juiste plek: wie durft? Rapport Taskforce, 1 april. Te vinden op www.dejuistezorgopdejuisteplek.nl.
Loozen, E.M.H., M. Varkevisser en F.T. Schut (2016) Goede zorginkoop vereist effectief toezicht op marktmacht. ESB, 101(4737), 426–429.
NMa (2010) Richtsnoeren voor de zorgsector. Publicatie NMa, 12 maart. Te vinden op www.acm.nl.
SEO (2016) De Mededingingswet in de eerstelijnszorg. SEO-rapport 2016-65.
Siciliani, L., M. Chalkley en H. Gravelle (2017) Policies towards hospital and GP competition in five European countries. Health Policy, 121(2), 103–110.
Tweede Kamer (2019) Voortgang ‘De juiste zorg op de juiste plek’. Kamerbrief 29 689, nr. 995.
Varkevisser, M. (2019) Hand in hand: op zoek naar de juiste balans tussen marktwerking en overheidsingrijpen in de gezondheidszorg. Oratie, Erasmus School of Health Policy & Management (ESHPM), Erasmus Universiteit Rotterdam.
Varkevisser, M., W. van der Schors en F.T. Schut (2019) ACM moet samenwerking in de zorg kritisch blijven beoordelen. Blog op www.zorgvisie.nl, 10 september.

