Als patiënten het beste ziekenhuis kiezen en zorgverzekeraars de doelmatiger werkende organisaties belonen, hebben zorgaanbieders een prikkel om de kwaliteit te verbeteren en de kosten in de hand te houden. Reageerbuisbevruchting is een goede casus: trekken succesvollere vruchtbaarheidsklinieken meer patiënten aan?
In het kort
– Actieve patiëntkeuze en zorginkoop zouden de terugval in inkomsten door betere kwaliteit van zorg moeten compenseren.
– Reageerbuisbevruchting is een goede casus, want het is planbare zorg en van groot belang voor de patiënt.
– De markt voor reageerbuisbevruchting lijkt niet optimaal te werken: een hogere kwaliteit leidt niet tot patiëntentoestroom.
De heilige graal voor beleidsmakers in de gezondheidszorg is betere kwaliteit van zorg en lagere kosten (Berwick et al., 2008). Dit is niet makkelijk te realiseren, want in de zorg leidt een hogere kwaliteit tot minder behandelingen: genezen patiënten komen immers niet meer terug. Voor de behandelaar geeft dit een mogelijke perverse prikkel, omdat zijn omzet daalt bij minder behandelingen. In het systeem van gereguleerde marktwerking kiezen nieuwe patiënten sneller voor zorgaanbieders met hogere kwaliteit en belonen zorgverzekeraars doelmatigheid. Als het systeem naar behoren werkt, geeft de toeloop van nieuwe patiënten zorgaanbieders een voldoende prikkel om kwaliteit te verbeteren.
Reageerbuisbevruchting is een goede casus om te onderzoeken of gereguleerde marktwerking voldoet. Een hoger succespercentage bij reageerbuisbevruchtingen laat de inkomsten voor individuele klinieken in de eerste instantie teruglopen, doordat er minder tweede en derde pogingen nodig zijn. Het hogere succespercentage zou echter nieuwe patiënten moeten aantrekken waardoor klinieken hun omzet toch kunnen verhogen.
De randvoorwaarden voor het aantrekken van nieuwe patiënten lijken goed: een vruchtbaarheidsbehandeling is planbare zorg met een groot belang voor de patiënt (Van Empel et al., 2011). Dit geldt ook voor de mogelijkheden tot gedifferentieerde zorginkoop. Bovendien is er ook wat te kiezen, want de uitkomsten van reageerbuisbevruchting zijn sinds 1996 openbaar (Kremer et al., 2008).
We verwachten dat goedpresterende klinieken in Nederland groeien in volume en marktaandeel. Voordat gereguleerde concurrentie was ingevoerd, groeiden goedpresterende klinieken in de Randstad (Van der Geest en Varkevisser, 2008). We verwachten dat de invoering van de Zorgverzekeringswet ook buiten de Randstad positief zal uitpakken.

Trends in reageerbuisbevruchtingen
Reageerbuisbevruchting is een alternatief als natuurlijke zwangerschap niet mogelijk is. De behandeling begint met het stimuleren van de eierstokken en het oogsten van eicellen door een follikelpunctie, waarna de spermacellen in contact worden gebracht met de eicellen (in-vitrofertilisatie, IVF) of geïnjecteerd in de eicellen (intra-cytoplasmatische sperma-injectie, ICSI). In negentig procent van de cycli kunnen vervolgens een of twee embryo’s teruggeplaatst worden in de baarmoeder. Indien er meer geschikte embryo’s zijn, kunnen deze worden ingevroren en op een later moment teruggeplaatst (cryoplaatsing) als onderdeel van dezelfde cyclus. Dit is minder belastend dan het starten van een nieuwe cyclus.
De eerste drie cycli en de eventueel bijbehorende cryoplaatsingen worden vergoed door de zorgverzekering. Klinieken krijgen per begonnen behandeling betaald door middel van een diagnose-behandelcombinatie (dbc) in het A-segment, waarvoor de Nederlandse Zorgautoriteit tarieven vaststelt, zie tabel 1. Binnen dit segment wordt momenteel alleen op volumes onderhandeld, hoewel prijsafspraken in theorie ook mogelijk zijn.

Kwaliteit
De kwaliteit van de behandeling wordt gemeten aan de hand van het percentage doorgaande zwangerschappen per gestarte cyclus (Smeenk, 2015). Eén manier om dit succespercentage te verhogen is door een tweede embryo te plaatsen. Dit gebeurt de laatste jaren echter steeds minder omdat dit de kans op meerlingen vergroot en daarmee ook de kans op complicaties tijdens zwangerschap en bevalling. Het percentage meerlingen is gedaald van 23 per honderd doorgaande zwangerschappen in 2003 naar 3,5 in 2015.
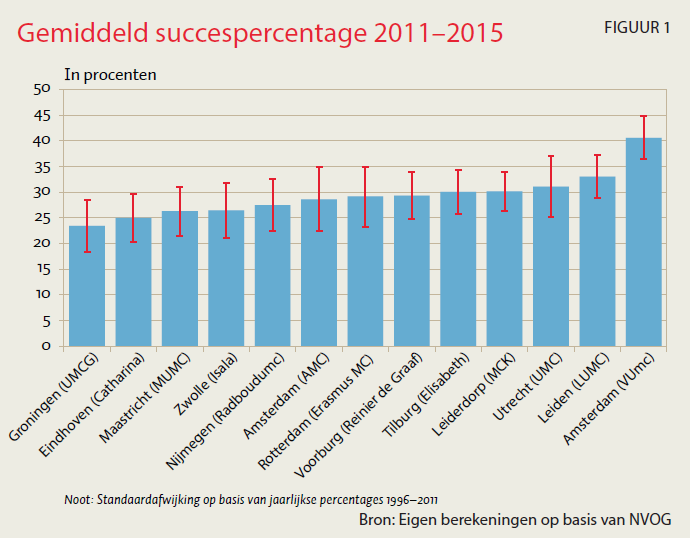
De kwaliteit van de behandeling ligt op hoog niveau en is de afgelopen jaren sterk verbeterd. Het geschatte succespercentage per gestarte cyclus stijgt van minder dan 20 procent in 1997 tot 33 procent in 2015. Alleen in Zweden en Finland liggen de succespercentages hoger (Kupka et al., 2016). Klinieken kennen geen grote variatie in het succespercentage (figuur 1). Alleen het succespercentage van het VUmc is significant hoger dan van andere klinieken. Het aantal gestarte cycli neemt tussen 2010 en 2015 voor alle klinieken af.
Kosten
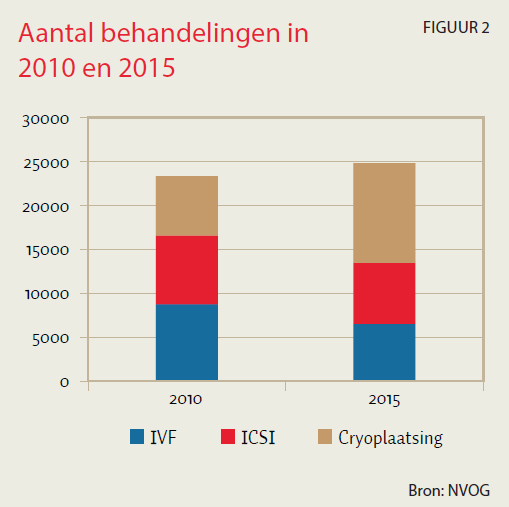
Het toenemende succespercentage hangt samen met de stijging van het aantal cryoplaatsingen: meer cryoplaatsingen verhogen de slagingskans per cyclus. Cryoplaatsingen zijn ook kosteneffectief, want de kosten per doorgaande zwangerschap bedragen minder dan een derde van die van IVF of ICSI (tabel 1). De totale uitgaven aan reageerbuisbevruchting dalen inderdaad van zo’n 38 miljoen in 2010 naar 33 miljoen in 2015 (figuur 2). Voor individuele klinieken leidt een toename in cryoplaatsingen dus tot omzetverlies, tenzij deze klinieken een groter marktaandeel weten te bemachtigen.
Onderzoeksopzet
We analyseren de relatie tussen het succespercentage van de IVF- of ICSI-behandeling inclusief eventuele bijbehorende cryoplaatsingen en de verandering in het marktaandeel van nieuwe patiënten. Het marktaandeel nieuwe patiënten observeren we niet direct; kader 1 licht toe hoe het geschat wordt. We corrigeren voor verschillen in demografie door het aantal vrouwen tussen 30 en 40 jaar in de provincie van de kliniek op te nemen – de vraag naar IVF hangt in elke provincie mogelijk samen met het aantal vrouwen in die provincie. Daarnaast beperkt de reisafstand tussen huis en kliniek mogelijk de keuzevrijheid: patiënten moeten in korte tijd meerdere keren naar de kliniek komen, en vaak worden deze bezoeken pas op het laatste moment vastgesteld (Wu et al., 2013). Dit lijkt met name relevant voor de Randstad, waar meerdere klinieken binnen een redelijke reisafstand liggen. Een interactieterm geeft aan of de kliniek in de Randstad ligt. We schatten het effect door middel van een fixed-effects panel estimation.
Kader 1: Schatting marktaandeel nieuwe patiënten
Met gegevens over het totale aantal IVF- en ICSI- behandelingen, \\(K_{i,t}\\), en het succespercentage \\(\\sigma_{i,t}\\), per kliniek en per jaar kunnen het aantal nieuwe patiënten en het marktaandeel geschat worden. Behandelingen vinden plaats bij nieuwe patiënten of bij patiënten die eerder zonder succes behandeld zijn. Cryoplaatsingen zijn onderdeel van de IVF- of ICSI-cyclus waarin de eicellen geoogst zijn, en tellen niet als aparte behandeling. \\((1–{\\sigma}_{i,t}–1)×K_{i,t–1}\\) is dan het aantal patiënten dat afgelopen jaar zonder succes behandeld is. Niet alle patiënten die zonder succes behandeld zijn, keren terug voor een nieuwe behandeling. Zo kent Duitsland uitvalpercentages van veertig à vijftig procent na een mislukte cyclus (Viardot-Foucault et al., 2015). Met het uitvalpercentage \\(x\\) is het aantal nieuwe patiënten in een kliniek:
\\(N_{i,t} = K_{i,t} – x × (1-\\sigma_{i,t–1} ) × K_{i,t–1}\\)
Het marktaandeel is dan het aandeel nieuwe patiënten van een kliniek gedeeld door het totaal:
\\(m_i = \\frac{N_i}{\\sum_{i=1}^{13}N_i × 100}\\)
Voor dit onderzoek gebruiken we openbare gegevens van 1996–2015 van de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG). De NVOG verzamelt via een jaarlijkse enquête onder de dertien vruchtbaarheidsklinieken informatie over volumes (het aantal gestarte cycli, het aantal embryoplaatsingen), positieve uitkomsten (doorgaande zwangerschappen van meer dan tien weken) en van ‘ongewenste’ uitkomsten (tweelingen en drielingen). Er is daardoor een uniek langjarig overzicht ontstaan. Demografische data zijn afkomstig van het CBS.
Relatie kwaliteit en marktaandeel
Het succespercentage is niet significant gerelateerd aan het aantal gestarte cycli (tabel 2, schatting 1). Hogere succespercentages lijken dus niet te renderen. Mogelijk komt dit doordat een hoger succespercentage leidt tot minder tweede en derde cycli. Als we ons richten op het marktaandeel nieuwe patiënten (schattingen 2, 3 en 4) vinden we alleen bij veertig procent uitval een significant effect in de Randstad. In deze specificatie leidt één procent groei in het succespercentage tot 0,5 procent groei in marktaandeel nieuwe cycli.
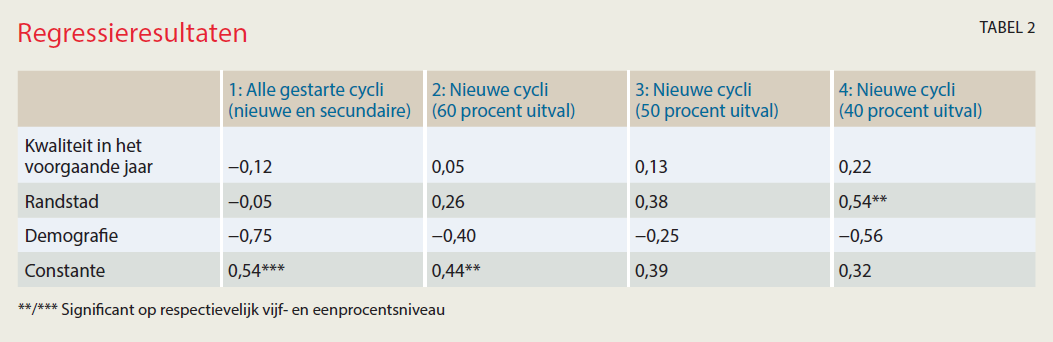
We vinden dus dat een hoger succespercentage mogelijk een positief effect heeft op het aantal nieuwe cycli in de Randstad, maar tegelijkertijd een niet-significant negatief effect heeft op het totaal aantal gestarte cycli. We concluderen daarom dat het effect van hogere succespercentages op winst in marktaandeel positief maar niet altijd significant is, en voor de klinieken zelf niet opweegt tegen verlies in omzet door minder tweede en derde cycli.
Discussie
Patiënten en zorgverzekeraars kiezen maar zeer beperkt voor aanbieders met betere uitkomsten (in dit geval voornamelijk het VUmc). Het kan zijn dat patiënten niet op de hoogte zijn van kwaliteitsverschillen, maar het kan ook zijn dat patiënten het verschil in succespercentage niet vinden opwegen tegen bijvoorbeeld reistijd of een goede arts-patiëntrelatie (Huppelschoten et al., 2014). Zeker buiten de Randstad, waar de laatste vijf jaar geen significante verschillen in kwaliteit zijn gevonden, kunnen deze zaken doorslaggevender zijn. In dat geval kunnen de marktuitkomsten het gevolg zijn van rationele keuzes van patiënten. In beide gevallen loont het voor klinieken niet om het succespercentage te verbeteren.
Van der Geest en Varkevisser vonden dat klinieken die betere slagingskansen van IVF of ICSI hebben, het jaar erop meer behandelingen beginnen in de betreffende techniek. Mogelijk is hier sprake van specialisatie en verschuiving van IVF naar ICSI (of andersom), wat het totale succespercentage kan verhogen, zonder dat het totale aantal patiënten toeneemt. Dit is in lijn met onze bevinding dat hogere totale succespercentages geen significante invloed hebben op nieuwe patiënten.
Verzekeraars lijken goedpresterende klinieken niet extra te belonen, bijvoorbeeld met een opslag op het maximumtarief of hogere volumes. Tien jaar na de stelselherziening heeft slechts één zorgverzekeraar de volumerestricties bij goedpresterende klinieken opgeheven. Belonen op kwaliteit kan voor verzekeraars aantrekkelijk zijn. Eventuele kwaliteitsbonussen kunnen worden terugverdiend met een afname in tweede en derde cycli, en verzekerden profiteren van hogere succespercentages. Dit kan echter de regionale ongelijkheid verhogen als er voor patiënten geen redelijk alternatief is (bijvoorbeeld door reisafstand).
Verzekeraars kunnen uitkomstmaten ook gebruiken om klinieken aan te spreken op hun prestaties, maar zonder daar financiële consequenties aan te verbinden (Berwick, 2016). Focus op best practices kan leiden tot verdere kwaliteitsverbeteringen. Zorgverzekeraars kunnen deze beweging stimuleren door het vergroten van transparantie en het orkestreren van onderlinge leerervaringen, en tegelijkertijd eventuele financiële belemmeringen, zoals omzetdalingen, te verlichten. Dit is niet strijdig met de huidige praktijk: ondanks een bekostigingssysteem met mogelijke perverse prikkels is de kwaliteit van reageerbuisbevruchting enorm toegenomen.
Literatuur
Berwick, D.M. (2016) Era 3 for medicine and health care. JAMA, 315(13), 1329–1330.
Berwick, D.M., T.W. Nolan en J. Whittington (2008) The triple aim: care, health, and cost. Health Affairs, 27(3), 759–769.
Empel, I.W.H. van, E.A.F. Dancet, X.H.E. Koolman et al. (2011) Physicians underestimate the importance of patient-centredness to patients: a discrete choice experiment in fertility care. Human Reproduction, 26(3), 584–593.
Geest, S. van der, en M. Varkevisser (2008) Kwaliteitsinformatie en de marktaandelen van IVF-centra. ESB, 93(4549), 756–758.
Huppelschoten, A.G., E.W. Verkerk, J. Appleby et al. (2014) The monetary value of patient-centred care: results from a discrete choice experiment in Dutch fertility care. Human Reproduction, 29(8), 1712–1720.
Kremer, J., R. Bots, B. Cohlen et al. (2008) Tien jaar resultaten van in-vitrofertilisatie in Nederland, 1996–2005. Nederlands Tijdschrift voor Geneeskunde, 152(3), 146–152.
Kupka, M., T. D’Hooghe, A. Ferraretti et al. (2016) Assisted reproductive technology in Europe, 2011: results generated from European registers by ESHRE. Human Reproduction, 31(2), 233–248.
Smeenk, J. (2015) Landelijke IVF-cijfers 1996–2014. Publicatie te vinden op www.nvog.nl.
Viardot-Foucault, V., B.C. Tai, Z.J. Chen et al. (2015) Estimating cumulative live-birth rates after IVF treatment with Kaplan-Meier and competing risk methods. European Journal of Obstetrics & Gynecology and Reproductive Biology, 192, 41–46.
Wu, A.K., P. Elliott, P.P. Katz en J.F. Smith (2013) Time costs of fertility care: the hidden hardship of building a family. Fertility and Sterility, 99(7), 2025–2030.









