De trend in levensverwachting in Nederland stijgt, en we zijn steeds meer in staat om complexe gezondheidsproblemen te behandelen. Dit heeft echter ook gevolgen voor de zorgkosten. Waarom nemen de zorgkosten toe, en hoe kunnen we onze zorguitgaven beperken?
In het kort
– De zorgkosten stijgen, door onder andere technologische ontwikkelingen en een achterblijvende arbeidsproductiviteit.
– Als men de afspraken over zorguitgaven wil handhaven zonder hoger budget is een kritische houding bij innovaties nodig.
– De inzet van arbeidsbesparende technologie kan helpen om de arbeidsproductiviteit in de zorg te verhogen.
Volgens het RIVM zullen de zorgkosten stijgen met gemiddeld 2,9 procent per jaar tot 174 miljard euro in 2040. Het aandeel zorguitgaven in het bruto binnenlands product (bbp) neemt daardoor eveneens toe, van 12,7 procent in 2015 tot 16,4 procent in 2040 (VTV, 2018). Het Centraal Planbureau komt voor de middellange termijn op een iets lager percentage uit, namelijk 2,7 procent (CPB, 2019). Dit lagere percentage komt doordat de meevallende groei in de curatieve zorg van de afgelopen jaren wordt geprojecteerd op de nabije toekomst.
Figuur 1 toont op basis van historische cijfers dat de zorgkosten in brede zin (geneeskundige zorg en langdurige zorg, jeugdzorg, kinderopvang en alle vormen van welzijnszorg, zoals maatschappelijke dienstverlening en opvang van asielzoekers en dak- en thuislozen) de grens van 100 miljard euro heeft bereikt (CBS, 2019). In het vierde kwartaal van 2018 was het aantal werknemers met een baan in de bedrijfstak zorg en welzijn 38.000 hoger dan een jaar eerder (drie procent stijging).
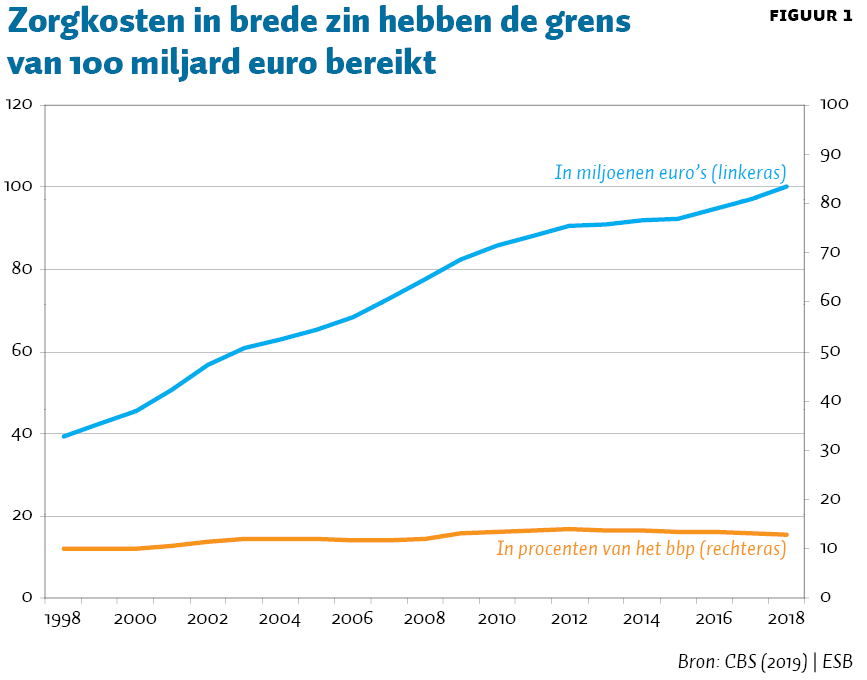
In 2018 zien we overigens dat de zorguitgaven minder snel groeiden dan de economie, van 13,2 procent in 2017 naar 12,9 procent van het bruto binnenlands product (bbp) in 2018. Zorguitgaven volgens de internationale definitie van het System of Health Accounts bedroegen in enge zin in 2018 76,9 miljard euro. Dat is 9,9 procent van het bbp en voor het eerst sinds 2008 onder de 10 procent.
De verwachting is echter dat de zorgkosten de komende decennia verder zullen stijgen. In dit artikel focussen we op de trends in zorgkosten en hoe die verklaard kunnen worden. We laten daarbij de coronacrisis buiten beschouwing: we gaan ervan uit dat de stijgende zorgkosten als gevolg hiervan tijdelijk zijn en de trend niet zullen veranderen (kader 1).
Kader 1 – Extra zorgkosten door coronacrisis
De coronacrisis zet qua kosten en capaciteit extra druk op delen van de zorg. Electieve zorg – zorg die uitgesteld kan worden – ondervindt juist minder druk. Wellicht zullen hierbij inhaaleffecten een rol gaan spelen. Hoe groot de invloed zal zijn op de totale zorgkosten in 2020 en daarna, is echter zeer onzeker.
In de media wordt vaak de vergelijking gemaakt met het SARS-virus (severe acute respiratory syndrome) uit 2002–2003. Hoewel de vergelijking met de SARS-uitbraak begrijpelijk is, zijn de twee virusuitbraken erg verschillend. De totale sterfte aan SARS betrof wereldwijd 774 mensen (Keogh-Brown en Smith, 2008). Dat staat in schril contrast met Covid-19. Als we echter focussen op de landen die door het SARS-virus het meest getroffen werden (China en Hongkong), dan constateerden Keogh-Brown en Smith (2008) op de korte termijn aanzienlijke effecten op de economie.
De economische schok door SARS was echter al heel snel achter de rug. Het waren vooral sectoren als de horeca, toerisme, luchtvaart en detailhandel die economisch zwaar getroffen werden. SARS had echter in veel mindere mate effect op het zorgstelsel. Bovendien bleek de economische impact beduidend beperkter dan de media en ook vele modellen op het moment van de SARS-uitbraak hadden voorspeld, en de effecten waren tijdelijk van aard.
Omdat de impact van Covid-19 veel groter is dan die van SARS, zal de schok nu waarschijnlijk groter zijn en langer duren – maar op de economie zal deze invloed tijdelijk zijn. En dat geldt ook voor de zorgkosten en capaciteitstekorten (bovendien waren die er al vóór de coronacrisis begon).
Determinanten zorgkosten
Uit onderzoek blijkt dat wat we uiteindelijk met elkaar uitgeven aan zorg sterk wordt bepaald door wat we verdienen. Rijkere landen geven meer aan zorg uit dan armere landen. Zorg wordt meestal ook gezien als een luxe goed (Newhouse, 1977). Ook het trendscenario van het RIVM lijkt hiervan uit te gaan – naarmate we welvarender worden, stijgen de zorgkosten meer dan evenredig (VTV, 2018).
Deze associaties op macroniveau verschaffen ons echter niet de onderliggende redenen van deze groei. De Volksgezondheid Toekomst Verkenning (VTV, 2018) stelt dat een derde deel van de zorguitgavengroei samenhangt met demografie, zoals bevolkingsgroei en vergrijzing, en dat twee derde deel komt door meer welvaart, technologische ontwikkeling en een achterblijvende arbeidsproductiviteit. Het zijn met name deze laatste twee die beïnvloed kunnen worden door beleid.
Technologische ontwikkelingen
Technologische ontwikkelingen in de gezondheidszorg hebben ervoor gezorgd dat we langer leven en dat er medische ingrepen mogelijk worden die dat voorheen niet waren. Denk bijvoorbeeld aan de minimaal invasieve chirurgie die operatieve ingrepen mogelijk maakt bij kwetsbare ouderen.
Dat mensen niet meer overlijden aan dergelijke aandoeningen, impliceert echter dat ze vervolgens weer andere aandoeningen krijgen – en naarmate ze ouder worden ook meerdere aandoeningen tegelijk. In de curatieve zorg, die zich richt op het genezen van ziektes, neemt de duurste één procent van de patiënten dertig procent van de kosten voor zijn rekening. Zeventig procent hiervan is multimorbiditeit-gerelateerd (Wammes, 2018). In de langdurige zorg is deze scheefheid nog een stuk groter.
Innovaties maken de zorg steeds beter: ze verlengen het leven en verhogen van patiënten de kwaliteit van leven. Dit heeft echter een prijs. Adang (2020) stelt dat wanneer de marginale zorgkosten per gezond levensjaar (QALY) boven de gemiddelde kosten per QALY liggen, de gezondheidszorg in een situatie van afnemende meeropbrengsten zal zijn terechtgekomen. We moeten dan steeds meer investeren om een extra hoeveelheid gezondheid te produceren.
De marginale kosten per QALY worden vooral bepaald door technologische innovaties die op de zorgmarkt komen en relatief eenvoudig het basispakket instromen. Voor de curatieve sector in Nederland geldt dat de gemiddelde zorgkosten ongeveer 11.500 euro per gezond levensjaar zijn, terwijl de marginale zorgkosten per gezond levensjaar ongeveer 74.000 euro bedragen (Adang et al., 2018; Stadhouders et al., 2019). Hierdoor moet men steeds meer voor gezondheid gaan betalen.
Kijken we naar de recente innovaties van een aantal dure geneesmiddelen, dan ligt de kosteneffectiviteit steeds vaker (ver) boven deze marginale kosteneffectiviteit. Daarom grijpt de overheid naar additionele maatregelen, zoals de zogenaamde ‘sluis’ voor dergelijke middelen. Dit is een procedure die voorkomt dat dure geneesmiddelen automatisch het basispakket instromen, en maakt het mogelijk dat de minister specifieke geneesmiddelen aanwijst die van deze automatische instroom (tijdelijk) worden uitgesloten.
Een analyse van meer dan zesduizend zorginnovaties in de Verenigde Staten en de Europese Unie laat zien dat in 68 procent van de gevallen de innovatie, gecorrigeerd voor gezonde levensjaren, duurder is dan de standaardbehandeling waarmee er vergeleken werd (Hult et al., 2016). Voor deze 68 procent komt dit door een combinatie van een klein beetje gezondheidswinst (mediane waarde: één procent) met een behoorlijk hogere prijs (mediane waarde: acht procent).
Concreet betekent dit dat er voor meer dan twee derde van de innovaties geldt dat de gemiddelde zorgkosten beduidend sneller toenemen dan de gezondheidswinst die daar tegenover staat.

Lage arbeidsproductiviteit
Naast technologische innovaties draagt ook arbeidskrapte op de zorgmarkt bij aan de stijgende zorgkosten. In een arbeidsintensieve bedrijfstak als de gezondheidszorg worden personeelstekorten extra hard gevoeld. In de industrie kunnen hogere loonkosten vaak worden gecompenseerd door mechanisatie, massaproductie, productiestandaardisering, productieversnelling, automatisering en dergelijke. In de gezondheidszorg kan dat veel minder.
Soms zijn er door nieuwe technologie juist meer mensen nodig in plaats van minder, bijvoorbeeld bij hoog specialistische monitoring (VTV, 2018). Vooralsnog zijn de substitutie-mogelijkheden tussen arbeid en technologie in de gezondheidszorg veel beperkter dan in de industrie. De zorg wordt daardoor in vergelijking met de industrie steeds duurder. Dit noemt men de ziekte van Baumol (Baumol, 1967); de loonontwikkeling in de gezondheidszorg moet in belangrijke mate gelijke tred houden met de loonontwikkelingen in de marktsector, zonder dat daar dezelfde productiviteitswinst tegenover staat.
Laat men de koppeling tussen gezondheidszorg en bedrijfsleven los, dan zal er minder aanbod van geschoold zorgpersoneel komen en zal de capaciteitskrapte alleen maar toenemen. Bovendien lijkt er nu door de coronacrisis in de samenleving meer dan ooit draagvlak te zijn om zorgmedewerkers marktconform te belonen.
Zorgaanbieders is er veel aan gelegen om de arbeidskrapte op te lossen. Ziekenhuisdirecties hebben in de recente cao-onderhandelingen de arbeidsvoorwaarden trachten te verbeteren, onder andere door een salarisgroei te bieden die boven de overheidsbijdrage in de arbeidskostenontwikkeling uitkomt. Waar de ziekenhuizen nog enige groei in productiviteit weten te realiseren, is dit bij de langdurige zorg moeilijker. In de zorg vallen loonstijgingen dus maar zelden samen met een hogere arbeidsproductiviteit. Het gevolg is dat de reële loonstijging in de zorg ten laste komt van de extra middelen die de samenleving bereid is om uit te trekken voor zorg.
Beperken van zorguitgaven
Indien het doel is om de zorguitgaven niet boven de demografische groei te laten uitkomen, dan zijn er feitelijk maar twee mogelijkheden. Ten eerste: los de capaciteitsproblematiek in de zorg op door inzet van arbeidsbesparende technologie, waardoor er ook additionele mogelijkheden voor verbetering van de arbeidsvoorwaarden ontstaan (Adang, 2020); en ten tweede: laat alleen zorginnovaties in het basispakket toe die een betere marginale kosteneffectiviteit hebben dan het gemiddelde van wat er nu in het basispakket zit.
Arbeidsbesparende technologie
Ontwikkelingen die mogelijk gunstig kunnen bijdragen aan de arbeidsproductiviteit zijn bijvoorbeeld eHealth-applicaties, waarbij patiënten hun toestand of medicatie-inname zelf monitoren, zelf registreren, en zo mogelijk ook zelf interpreteren. Mits succesvol kunnen dergelijke ontwikkelingen polikliniekbezoeken en andere arbeidsintensieve zorg voor een deel vervangen. Ook kunstmatige intelligentie lijkt een interessante ontwikkeling te zijn. Het is bijvoorbeeld nu al mogelijk om de leestijd van scans (zoals van borstkanker) door radiologen aanzienlijk te verkorten.
Blank en Van Hulst (2009) laten zien dat met name proces-innovaties in de ketenzorg en logistiek de arbeidsproductiviteit positief beïnvloeden. De arbeidsproductiviteit zal niet verbeteren als het sympathieke aanbod van herintreders en gepensioneerde zorgmedewerkers in de zorg toeneemt – iets wat we nu tijdens de coronacrisis waarnemen.
Strikter toelatingsbeleid
Het hanteren van een strikter toelatingsbeleid van patiënten voor nieuwe zorg is complex. Bij een strikter toelatingsbeleid zal er vaker nee moeten worden verkocht, wat met veel emotie gepaard gaat, mede omdat er daarbij ‘individuele casuïstiek’ in het spel kan zijn.
Evenwel, op populatieniveau wordt er gezondheid gewonnen, omdat er zo ruimte is voor meer kosteneffectieve zorg. Anders blijft er zorg liggen. Vanuit een maatschappelijk perspectief zou zo’n uitruil tussen ondoelmatige innovatieve zorg en basiszorg dus heel goed verdedigbaar zijn. Dit alles genereert een duivels dilemma: aan de ene kant moet de zorg betaalbaar blijven, aan de andere kant wil men de toegankelijkheid van zorg waarborgen.
Als men de afspraken over de zorguitgaven, zoals neergezet in het hoofdlijnenakkoord 2019–2022, wil handhaven, dan lijkt een uitruil tussen doelmatige zorg en toegankelijke zorg een noodzakelijkheid. Het Zorginstituut Nederland, dat momenteel 80.000 euro aanhoudt als referentiewaarde voor de zorgkosten per gezond levensjaar, zou deze omlaag kunnen brengen richting een gemiddelde kosteneffectiviteit. Overigens zoekt het Zorginstituut ook actief naar zinloze zorg in het basispakket. Veel laaghangend fruit is echter al geplukt.
Hoe dan ook: afnemende meeropbrengsten in de gezondheidszorg dwingen tot een kritischer houding ten aanzien van innovaties die op de zorgmarkt komen.
Literatuur
Adang, E. (2020) Investeringsfonds is niet de oplossing voor stijgende zorgkosten. ESB Blog, 3 februari.
Adang, E., N. Stadhouders, C. Parsons et al. (2018) Verdringingseffecten binnen het Nederlandse zorgstelsel. Rapport Zorginstituut Nederland.
Baumol, W.J. (1967) Macroeconomics of unbalanced growth: the anatomy of urban crisis. The American Economic Review, 57(3), 415–426.
Blank, J.L.T. en B.L. van Hulst (2009) Productive innovations in hospitals: an empirical research on the relation between technology and productivity in the Dutch hospital industry. Health Economics, 18(3), 665–679.
CBS (2019) Zorguitgaven stijgen in 2018 met 3,1 procent. Te vinden op www.cbs.nl.
CPB (2019) Middellangetermijnverkenning zorg 2022–2025. CPB Raming, 18 november.
Hult, K.J., S. Jaffe en T.J. Philipson (2016) How does technological change affect quality-adjusted prices in health care? Systematic evidence from thousands of innovations. NBER Working Paper, 22986.
Keogh-Brown, M.R. en R.D. Smith (2008) The economic impact of SARS: how does the reality match the predictions? Health Policy, 88(1), 110–120.
Newhouse, J.P. (1977) Medical-care expenditure: a cross-national survey. The Journal of Human Resources, 12(1), 115–125.
Stadhouders N., X. Koolman, C. van Dijk et al. (2019) The marginal benefits of healthcare spending in the Netherlands: estimating cost-effectiveness thresholds using a translog production function. Health Economics, 28(11), 1331–1344.
VTV (2018) VTV-2018: Volksgezondheid Toekomst Verkenning. Rijksinstituut voor Volksgezondheid en Milieu. Te vinden op www.rivm.nl.
Wammes, J.J.G. (2018) High-cost patients and opportunities to reduce unnecessary spending. Proefschrift Radboud Universiteit Nijmegen.
Auteurs
Categorieën

