Bestuurders van fuserende ziekenhuizen wijzen vaak op de kwaliteitsvoordelen die een ziekenhuisfusie met zich meebrengt. In deze studie komt naar voren dat de zorg op de meeste onderzochte kwaliteitsindicatoren niet verbetert na een fusie. En op enkele indicatoren is zelfs een verslechtering waarneembaar.
De ziekenhuissector is de laatste jaren verder geconcentreerd. Sinds 2004 heeft de ACM (tot 2013 de NMa) bijna dertig ziekenhuisfusies inhoudelijk beoordeeld, en op dit moment lopen er meerdere meldingen. De meeste meldingen zijn onvoorwaardelijk goedgekeurd, in één fusie zijn voorwaarden opgelegd, bij drie fusies zijn vrijwillige prijstoezeggingen gedaan en één fusie is verboden. Een aantal ontwikkelingen kan invloed hebben gehad op deze verdere concentratie, zoals de (selectieve) zorginkoop en sterke onderhandelingsmacht van zorgverzekeraars, de toegenomen concurrentie tussen ziekenhuizen en de minimum-volumenormen van specialistenverenigingen en zorgverzekeraars. Als gevolg van de toegenomen concentratie ziet de ACM de laatste jaren meer mededingingsrisico’s bij ziekenhuisfusies, mede ingegeven door de risico’s die zorgverzekeraars kenbaar maken.
Bestuurders van fuserende ziekenhuizen wijzen vaak op de kwaliteitsvoordelen die een ziekenhuisfusie met zich meebrengt. Door de grotere schaal zouden specialisten zich verder kunnen specialiseren of een groter aantal behandelingen kunnen uitvoeren. Meer ervaring met een bepaalde behandeling zou ertoe bijdragen dat er minder complicaties optreden en dat de kwaliteit toeneemt.
Er is weinig onderzoek gedaan naar het effect van ziekenhuisfusies op de kwaliteit van zorg. Het onderzoek dat er is, heeft bovendien betrekking op buitenlandse fusies. Om inzicht te krijgen in de effecten van ziekenhuisfusies in Nederland is er een onderzoek uitgevoerd naar de relatie tussen zulke fusies en kwaliteit. Vertrekpunt voor dit onderzoek zijn de inzichten uit de literatuur.
Kwaliteitseffecten in de literatuur
De meeste studies naar de relatie tussen ziekenhuisfusies en kwaliteit zijn verricht in de Verenigde Staten. Vogt en Town (2006) concluderen in een overzichtsartikel dat er aanwijzingen zijn dat ziekenhuisconcentratie leidt tot lagere kwaliteit. Consolidatie heeft volgens de auteurs geleid tot een prijsstijging van ten minste vijf procent. Als de fusie tussen nabijgelegen ziekenhuizen is, dan is de prijsstijging nog veel hoger.
Gaynor en Town (2012) concluderen dat recentere studies de bevindingen van Vogt en Town bevestigen: meer concurrentie zorgt voor een betere kwaliteit van zorg in landen waar de prijzen door de overheid zijn gereguleerd. In landen waarin de markt de prijzen bepaalt, zijn de resultaten gemengd. Dit is theoretisch goed te verklaren. Als de afnemers sterker reageren op prijs dan op kwaliteit, zal een toename van de concurrentie leiden tot prijsdalingen en kwaliteitsverlies. Daarnaast toont Hayford (2012) dat veertig onderzochte fusies in Californië hebben geleid tot een grotere behandelintensiteit, zowel in termen van type behandeling als van het aantal behandelingen tijdens een ziekenhuisverblijf. Fusies gaan ook samen met een grotere sterftekans. Vanuit een mededingingsperspectief stellen Perry en Cunningham (2013) dat de empirische literatuur gemengd bewijs levert en geen onderbouwing geeft voor de stelling dat ziekenhuisfusies altijd of tenminste in het algemeen betere kwaliteit opleveren.
Ook in het Verenigd Koninkrijk is onderzoek gedaan naar het effect van ziekenhuisfusies. In 1997–2006 zijn hier veel ziekenhuizen gefuseerd, deels gestimuleerd door overheidsbeleid. Gaynor et al. (2012) laten zien dat fusies vooral geleid hebben tot een afname van het aantal behandelingen, maar niet tot een verbetering van de productiviteit. De financiële positie van veel gefuseerde ziekenhuizen verslechterde en de wachttijden werden langer. Een enkele kwaliteitsindicator geeft een verbetering te zien.
In Nederland is nog geen specifiek onderzoek gedaan naar de effecten van ziekenhuisfusies op de kwaliteit van zorg. Zuiderent-Jerak et al. (2012) concluderen op basis van literatuurstudie dat de meest consistente volume-kwaliteitsrelaties gevonden zijn voor complexe hoogrisico-ingrepen. De omvang van deze relatie is meer bescheiden of minder eenduidig bij technisch minder complexe ingrepen. De grotere reisafstand als gevolg van de verdere concentratie en de afname van keuzemogelijkheden voor de patiënt blijven in de volume-kwaliteitsdiscussie veelal onderbelicht.
Uit de literatuur komt dus naar voren dat er geen sterk empirisch bewijs is voor de claim die ziekenhuizen vaak aandragen dat een fusie zal bijdragen aan de kwaliteit van zorg. In dit onderzoek gaan we na hoe het empirische bewijs in Nederland is.
Data
In dit artikel beperken we ons tot elf ziekenhuisbrede indicatoren voor kwaliteit. Deze zijn openbaar beschikbaar en geselecteerd op basis van inhoudelijke relevantie, vergelijkbaarheid door de tijd, onderscheidend vermogen en het aantal observaties.
De cijfers voor ondervoeding, pijnmeting en risico delirium komen van de Basisset ziekenhuizen, die jaarlijks door de IGZ uitgebracht wordt. De cijfers voor de gemiddelde wachttijd per aandoening, beschikbaar voor de periode 2010–2016, en de sterftecijfers, beschikbaar voor 2011–2014, waarbij de 2014 cijfers nog voorlopig zijn, zijn afkomstig van de ziekenhuizen zelf en beschikbaar gesteld via de NZa. Zij zijn verplicht deze cijfers te publiceren. De Hospital Standardised Mortality Ratio (HSMR) is een sterftecijfer dat rekening houdt met verschillen in patiëntpopulatie.
Schatting
We schatten de gevolgen voor de kwaliteit van de zorg van een ziekenhuisfusie met een difference-in-differences-schatter. Om het kwaliteitseffect van de fusie te meten worden ziekenhuizen die in de periode 2007–2013 zijn gefuseerd, afgezet tegen een groep ziekenhuizen die niet zijn gefuseerd, de referentiegroep. Als de fusiegroep op alle aspecten behalve de fusie vergelijkbaar is met de referentiegroep, is het verschil in ontwikkeling van de kwaliteit tussen fusiegroep en de referentiegroep toe te schrijven aan de fusie. Om de vergelijkbaarheid van de referentiegroep en de fusiegroep te waarborgen laat dit onderzoek academische ziekenhuizen, monodisciplinaire ziekenhuizen en zelfstandige behandelcentra buiten beschouwing. Academische ziekenhuizen voeren over het algemeen complexe en zeldzame behandelingen uit en behandelen complexere patiënten, terwijl zelfstandige behandelcentra veelal eenvoudigere behandelingen en patiënten behandelen. Daarnaast hebben we in dit onderzoek gesteld dat er ten minste tien ziekenhuizen beschikbaar moeten zijn als referentiegroep voor het vaststellen van de autonome ontwikkeling.
Concreet schatten we de volgende modelspecificatie in een multilevelmodel:
Kwaliteitijk = β0 + β1Gefuseerdk + β2Gefuseerd.na.fusiejk+ βxControlevariabelenjk + vk + ujk + eijk,
waarbij i de observaties zijn, j het verslagjaar is en k het concernniveau aangeeft. In deze modellen wordt de difference-in-differences geschat door de parameter β2Gefuseerd.na.fusiejk. Het multilevelmodel houdt rekening met de clustering van observaties binnen ziekenhuizen (Snijders en Bosker, 1999). Voor indicatoren waarvan het onderliggende aantal observaties bekend is, is de analyse hiervoor gewogen. Daar waar de multilevelanalyse tot convergentieproblemen leidde, is een reguliere schatting met de kleinstekwadratenmethode met geclusterde standaardfouten toegepast of zijn de data naar het concernniveau geaggregeerd. Tenslotte heeft er correctie plaatsgevonden voor het totaal aantal onderzochte indicatoren (zogenaamde kanskapitalisatie) met behulp van de Bonferroni methode waarbij zowel rekening is gehouden met het aantal ziekenhuisbrede als het aantal aandoeningsspecifieke indicatoren.
Als controlevariabelen zijn de uitgangspositie van het ziekenhuis op de kwaliteitsindicator, of een ziekenhuis een topklinische ziekenhuis is, het aantal inwoners per vierkante kilometer in het vestigingsgebied van het ziekenhuis, het aantal concurrenten binnen een straal van twintig kilometer, het volume van behandelingen of omvang van het ziekenhuis en jaar dummies meegenomen. De uitgangspositie van het ziekenhuis blijkt een rol te spelen bij alle kwaliteitsindicatoren. Voor ziekenhuizen met een relatief slechte indicatorwaarde mag verwacht worden dat zij – ook zonder fusie – aan kwaliteitsverbetering zullen werken. Omgekeerd kunnen ziekenhuizen die reeds zeer goed scoren op een indicatorwaarde hun score nauwelijks nog verbeteren. Een gevoeligheidsanalyse laat echter zien dat de uitgangspositie de gevonden effecten van een fusie op de kwaliteit meestal niet beïnvloed.
Resultaten
Uit de analyses blijkt er bij de ziekenhuisbrede indicatoren slechts één statistisch significant effect te zijn van fusies op kwaliteit, zie tabel 1.
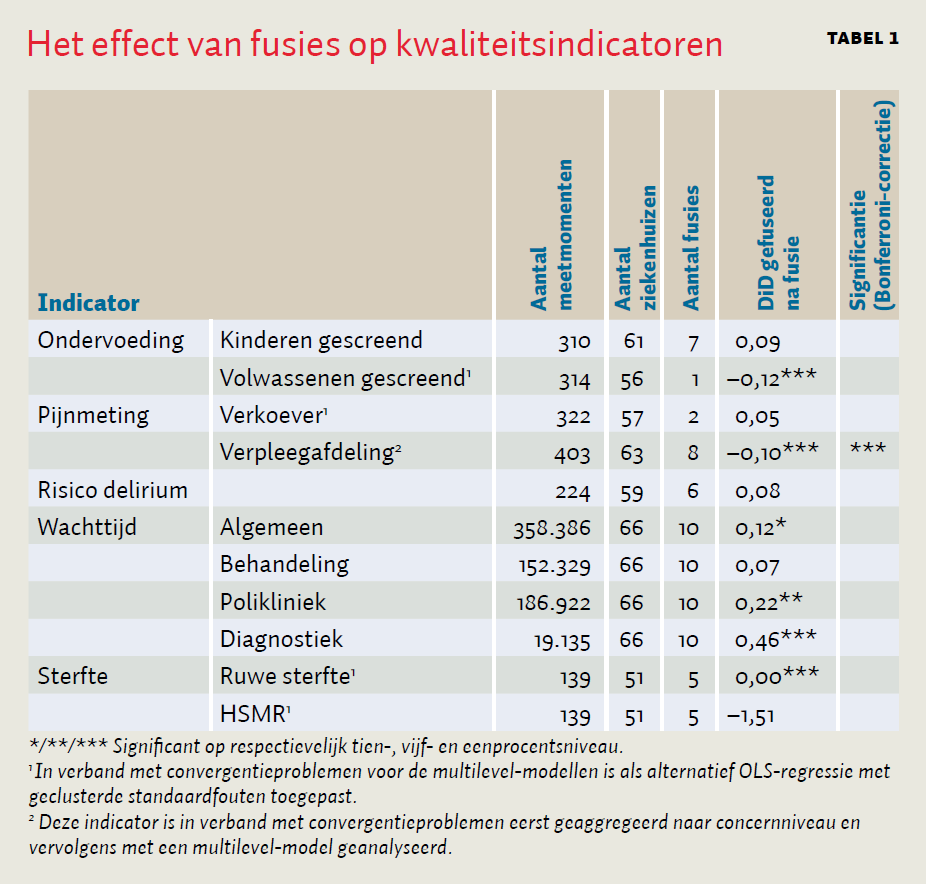
Zonder rekening te houden met de correctie op kanskapitalisatie, vinden we bij twee van de onderzochte IGZ-indicatoren een statistisch significant effect. Zo hebben fusies een negatief effect wat betreft screening op ondervoeding bij volwassenen. Na een fusie werd 12,5 procent minder vaak op ondervoeding gescreend, vergeleken met niet-gefuseerde ziekenhuizen. Nadere analyse wijst uit dat dit is toe te schrijven aan slechts één fusie-ziekenhuis. Daarnaast wordt in gefuseerde ziekenhuizen 9,8 procent minder vaak een pijnmeting op de verpleegafdeling uitgevoerd dan verwacht op basis van de referentiegroep. Dit effect houdt stand na een Bonferroni-correctie op kanskapitalisatie.
Fusies hebben geen statistisch significant effect op de wachttijden (uitgedrukt in weken), maar wel wanneer onderscheid gemaakt wordt naar polikliniek, behandeling en diagnostiek. Wachttijden voor de polikliniek zijn na de fusie namelijk met 0,22 week, ofwel 1 à 2 dagen, toegenomen in vergelijking met de referentiegroep; wachttijden voor diagnostiek zijn na de fusie toegenomen met 0,46 week in vergelijking met de referentiegroep.
Sterftecijfers laten een wisselend beeld zien waar geen eenduidige conclusie uit volgt. Een mogelijke oorzaak is dat de sterftecijfers enkel beschikbaar zijn over 2011–2013. In deze periode is de ontwikkeling van sterfte in gefuseerde ziekenhuizen in absolute termen één promille hoger dan bij niet-gefuseerde ziekenhuizen. De HSMR, waarin voor de zorgzwaarte van de populatie is gecorrigeerd, laat geen significante verschillen in ontwikkelingen zien wat betreft sterftecijfers.
Batterink et al. (2016) onderzoeken 86 aandoeningspecifieke indicatoren, waaronder verschillende Consumer Quality Indexen en wachttijden voor verschillende typen behandelingen. De conclusie is dat bij deze aandoeningsspecifieke factoren geen statistisch significante effecten gevonden zijn. Bij de aandoeningsspecifieke wachttijden zijn in een paar gevallen positieve of negatieve effecten vanwege de fusie waarneembaar. Ceteris paribus is een kortere wachttijd gunstiger. Maar het is ook mogelijk dat toename in kwaliteit tot meer zorgvraag leidt en daarmee langere wachttijden tot gevolg heeft.
Conclusies
Ziekenhuisfusies hebben op de meeste van de hier onderzochte kwaliteitsindicatoren geen statistisch significant effect gehad. Vóór correctie voor kanskapitalisatie blijkt er sprake te zijn van enkele negatieve effecten, zoals screening op ondervoeding bij volwassen en pijnmeting op de verpleegafdeling. Daarnaast blijkt er sprake van een toename van wachttijden voor de polikliniek en voor diagnose. Na correctie voor kanskapitalisatie resteert er één statistisch significant ongunstig fusie-effect op pijnmeting op de verpleegafdeling.
Het is op basis van dit onderzoek niet mogelijk om met voldoende zekerheid vast te stellen dat de gevonden resultaten volledig zijn toe te schrijven aan de fusies. De belangrijkste reden is dat de onderzochte kwaliteitsindicatoren ook door andere factoren kunnen worden beïnvloed. Voor een deel is hiervoor in de analyses gecontroleerd, zoals voor de autonome kwaliteitsontwikkelingen en een slechte kwaliteitspositie voorafgaand aan de fusie. Voor andere factoren die mogelijk van invloed zijn, is niet (volledig) gecontroleerd. Voorbeelden zijn de introductie van een nieuw kwaliteitssysteem of een nieuwe NIAZ-accreditatieprocedure.
Vanwege de periode waarover kwaliteitsgegevens beschikbaar zijn, kon in dit onderzoek maar in beperkte mate nagegaan worden wat de effecten van fusies zijn op de langere termijn (twee tot vijf jaar). Het volgen van meer fusies over een langere periode is nodig om beter zicht te krijgen op de langetermijneffecten van fusies.
Een verdere beperking van dit onderzoek is dat er geen onderscheid kon worden gemaakt tussen verschillende typen fusies als het gaat om de doelstelling en motieven, mate van integratie of de rol van het ziekenhuis in de fusie. Zo zijn bepaalde ziekenhuizen alleen bestuurlijk gefuseerd, terwijl andere ziekenhuizen ook de zorg hebben samengebracht. Een aanbeveling voor toekomstig onderzoek is dan ook om dergelijke kenmerken van fusies mee te nemen in de kwantitatieve analyse.
Literatuur
Batterink, M.J., J. Reitsma, L. Bakker et al. (2016) Ziekenhuisfusies en kwaliteit van zorg: onderzoek naar de effecten van ziekenhuisfusies op de kwaliteit van zorg. Barneveld: Significant. Rapport te vinden op http://www.acm.nl.
Gaynor, M. en R. Town (2012) The impact of hospital consolidation – update. The Synthesis Project. Princeton: Robert Wood Johnson Foundation. Artikel te vinden op http://www.policysynthesis.org.
Gaynor, M., M. Laudicella en C. Propper (2012) Can governments do better? Merger mania and hospital outcomes in the English NHS. Journal of Health Economics, 31, 528–543.
Hayford, T.B. (2012) The impact of hospital mergers on treatment intensity and health outcomes. Health Services Research, 47(3, pt 1), 1008–1029.
Perry, J.H. en R.H. Cunningham (2013) Effective defencses of hospital mergers in concentrated markets. Antitrust, 27(2), 42–47.
Snijders, T.A.B. en R. J. Bosker (1999) Multilevel analysis. An introduction to basic and advanced multilevel modeling. Londen: Sage.
Vogt, W.B. en R. Town (2006) How has hospital consolidation affected the price ad quality of hospital care? Research Synthesis Report and Policy Brief #9. The Synthesis Project. Princeton: Robert Wood Johnson Foundation. Rapport te vinden op http://www.policysynthesis.org.
Zuiderent-Jerak, T., T. Kool en J. Rademakers (red.) (2012) De relatie tussen volume en kwaliteit van zorg: tijd voor een brede benadering. Utrecht/Nijmegen/Rotterdam: Consortium Onderzoek Kwaliteit van Zorg.
Auteurs
Categorieën